| |
| Esta información es sólo para orientar y divulgar algunos de los principales problemas que afectan a la visión y en ningún caso reemplaza la consulta con un médico especialista. |
| |
 TRANSPLANTE DE CORNEA: TRANSPLANTE DE CORNEA: |
|
| |
La córnea es la estructura anatómica ocular que se encuentra en la parte anterior de nuestros ojos, es totalmente transparente y entre sus diversas funciones esta la de proteger el iris y el cristalino, la córnea además de proteger a otras estructuras oculares tiene la función de focalizar junto con el cristalino las imágenes en nuestra retina.
Podemos considerar a la córnea como el primero de los lentes que conforman el sistema óptico de nuestros ojos.
Debido a esta condición de primer lente, la córnea tiene una gran importancia en nuestra visión, una falta de transparencia o una deformidad en nuestra córnea provocaran una mala imagen en la retina. |
| |
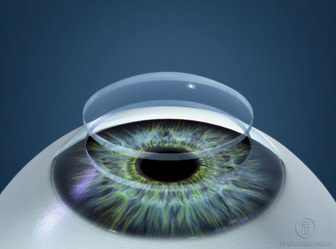
Córnea Donante antes de ser suturada al paciente receptor
 |
| |
Córnea Donante, ya colocada al paciente receptor
 |
| |
¿Cuándo se debe realizar un transplante de córnea?
Cuando se producen opacidades sobre la córnea o deformaciones definitivas debe realizarse un transplante de córnea. Una córnea debe transplantarse cuando sea la causa de una disminución de visión tal que afecte su desenvolvimiento normal. Cuando la enfermedad es de origen corneal, la pérdida visual depende del grado de alteración de la córnea.
La disminución visual puede ser desde pequeña hasta severa, tal que le impida al paciente desenvolverse con normalidad. La situación, entonces, es variable para cada paciente.
Sin embargo, cuando afecta los hábitos normales de vida del paciente es aconsejable operar.
Enfermedades de la Córnea
Las enfermedades corneales afectan a la parte más anterior del ojo, la córnea. Muchos pacientes sufren enfermedades corneales congénitas o adquiridas como traumatismos o infecciones, que alteran la transparencia y/o la forma de la córnea disminuyendo la visión o produciendo prácticamente la ceguera. El transplante de córnea permite recuperar la visión a todos estos pacientes.
Entre las enfermedades de la córnea se encuentran las Distrofias y las Ectasias.
Las Distrofias pueden afectar a las distintas capas corneales: epitelio (Distrofias epiteliales), estroma (Distrofias estromales) o endotelio (Distrofias endoteliales).
El Queratocono es la ectasia corneal mas frecuente.
También es muy frecuente la afectación corneal por infecciones víricas (Herpes simple), bacterianas, por hongos, o incluso por parásitos (Acanthamoeba, en usuarios de lentes de contacto).
¿Cómo se realiza un transplante de córnea?
Para realizar un transplante de córnea se extrae la córnea alterada (patológica) reemplazándola por la córnea transparente de un donante.
Este nuevo botón corneal queda suturado al borde la córnea del receptor.
Para ello se utilizan instrumentos quirúrgicos de corte y de sutura de alta precisión.
El ajuste armónico de las suturas es esencial para que no se produzca astigmatismo importante en el postoperatorio, (el astigmatismo se produce cuando un punto tracciona mas que los otros y modifica la curvatura de la córnea en un eje mas que otro.)
Si el paciente tiene catarata en el mismo momento en que se realiza el transplante de córnea se puede efectuar la operación de catarata con colocación del lente intraocular.
La cirugía:
En un transplante, la córnea dañada es removida y reemplazada por otra sana y transparente. Luego, la córnea donante es suturada al ojo receptor. La cirugía se puede realizar con anestesia total o local, el paciente puede retirarse el mismo día o permanecer por un corto periodo en observación.
Post operatorio:
El día del alta del post operatorio inmediato será advertido de los siguientes consejos para su cuidado y medicación:
- Uso de las gotas oculares como fue prescripto
- Ser cuidadoso en no frotar o presionar sobre el ojo transplantado
- No realizar ejercicios físicos
- Uso de protectores
- Preguntar a su oftalmólogo cuándo puede comenzar a conducir
Su médico decidirá cuándo podrán removerse los puntos de la sutura dependiendo del grado de cicatrización. |
| |
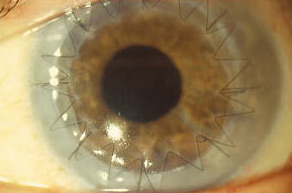
| Transplante de Córnea concluido con suturas continuas |
 |
| |
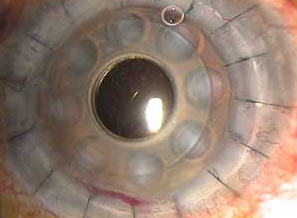
Transplante de Córnea concluido con suturas separadas
 |
| |
Tipos de Queratoplastias o Transplantes Corneales
El transplante de córnea se practica sustituyendo la córnea enferma del paciente por una cornea sana de un donante.
Dependiendo de la parte de la córnea que esté afectada se realizan distintos tipos de transplantes:
• Lamelares, cuando la parte afectada es la mas superficial de la córnea |
| |
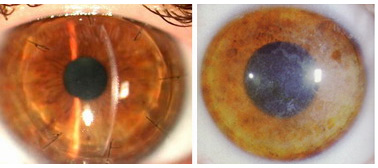
Distrofia de las capas
superficiales de la Córnea |
Queratoplastia Lamelar en un
caso similar |
 |
|
| |
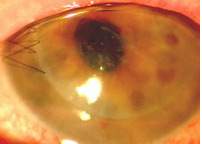
| • Endoteliales, cuando la parte afectada es el endotelio, o parte más profunda de la córnea |
| |
Aspecto de una queratoplastia
endotelial a la semana de la intervención
 |
| |
| • Penetrantes o de la totalidad de la córnea, cuando están afectadas todas las capas |
| |
Descompensación corneal en
estadio avanzado
 |
| |
¿Cómo veré luego del transplante?
Durante los primeros meses la visión no es muy buena. Pero no debe desanimarse. Ello se prolonga hasta que las suturas se "acomodan" y dejan de traccionar la córnea.
También la extracción de algunos puntos permite mejorar la visión, al disminuir el astigmatismo residual. Estos puntos serán extraídos gradualmente desde el cuarto mes hasta el año.
Durante este período de visión regular la misma se puede mejorar con el uso de anteojos o lentes de contacto.
¿Es peligroso realizar un transplante?
Como en todos los actos humanos, hay un pequeño porcentaje de casos en que pueden surgir complicaciones, la mayoría de las cuales se pueden solucionar.
Entre las complicaciones graves, muy poco frecuentes, figuran la hemorragia expulsiva y la infección; ambas pueden conducir a la pérdida visual definitiva.
Como riesgo postoperatorio importante y latente, siempre se encuentra el rechazo del injerto, del cual más adelante volveremos a hablar.
Con respecto al riesgo de vida, en el momento de la operación es prácticamente nulo. Esto se debe al tipo de anestesia y al monitoreo permanente por parte del anestesiólogo.
¿Qué probabilidades tengo de rechazar el órgano transplantado?
Afortunadamente, como dijimos, la córnea es un tejido avascular, y esto hace que haya menos chance de rechazo. Aún así, siempre existe la posibilidad latente de rechazar la córnea del donante. Esta probabilidad va decreciendo durante el primer año postoperatorio, hasta ser menor al 10%; y menos aún en los años subsiguientes. Pero, es importante saber que el rechazo puede existir hasta muchos años después del transplante.
Es fundamental que usted conozca los posibles signos y síntomas de rechazo del injerto: dolor, ojo rojo y disminución de la agudeza visual.
Si aparecieran cualquiera de estos síntomas deberá administrarse los medicamentos que le indicaremos y deberá concurrir a la consulta lo más rápido que pueda.
Complicaciones:
Estadísticamente, los transplantes de córnea presentan bajas posibilidades de rechazo, cuando estamos frente a un rechazo, la visión se nubla y se deteriora.
Los signos de alerta de un rechazo corneal son:
- Excesiva sensibilidad ocular.
- Enrojecimiento anormal.
- Disminución de la visión.
Cualquiera de estos síntomas deben ser informados de inmediato a su oftalmólogo. Un transplante corneal puede ser realizado nuevamente sobre un rechazo de córnea, con buenos resultados.
Gracias a los avances de la microcirugía ocular, el buen funcionamiento de los Bancos de Ojos, y la generosidad de los donantes de órganos, el transplante de córnea es una técnica quirúrgica que se practica con excelentes resultados para el tratamiento de las enfermedades corneales y permite recuperar la transparencia del ojo y con ello la función visual. |
| |
| |
|
